Skrevet av Vetle Eiterjord 06.05.2026
Generelt
Typisk A2 eller A4 i 4. eller 3. finger. Skyldes som regel akutt overbelastning av finger i forbindelse med klatring. Gjerne at man har holdt en “crimp” med hånden, og sklidd av et fottak. Ote hørbart “popp” ved skadetidspunkt.
Diagnose
Hevelse og ømhet over aktuelle ringbånd. Nedsatt kraft. Isometrisk krafttesting kan i uttalte tilfeller avdekke klinisk bowstringing av fleksorsenene.
Ta røntgen for å utelukke annen skade.
Ultralyd er svært nyttig for å vurdere om det foreligger en ruptur. Bruk en probe som visualiserer hele den aktuelle falangen longitudinelt. Senen skal følge kurven på tett inntil falangen ved friskt pulley-apparat. Test isometrisk og vurder om denne avstanden øker. 2mm økt avstand mellom ben og sene (målt fra midt på falangen) er diagnostisk for ruptur for A2 og for A4. <2 mm utelukker komplett ruptur, men klinikk og anamnese kan tilsi partiell ruptur. Kan også vurderes i tverrsnitt med hockey-stick probe. Se da på symmetri og form på aktuelle ringbånd.
Behandling
Forstuvinger uten påvist ruptur bør avlaste til smertefrihet og deretter gradivs økt belastning og kontrollert trening for å unngå større ruptur. Støttetaping er vanlig, Støttetaping er vanlig, men øker styrken i ringbåndene med kun rundt 10 %.
Partielle og komplette rupturer henvises til håndterapiavdeling for oppfølging. Behandles akutt med kompresjon og videre med skinne og tilpasset aktivitet. Ved omfattende ruptur av flere ringbånd kan man se større bowstrining klinisk. Sjelden skade hvor man kan vurdere kirurgisk rekonstruksjon.
De fleste opplever bedring ila noen måneder.
Skrevet av Vetle Eiterjord 06.05.2026
Diagnose
Barn og unge som klatrer mye kan få stressfraktur i fingerepifysen. OBS fingersmerte over 2 uker hos denne populasjonen! Videre klatring kan forverre skade på vekstsonen og på sikt føre til deformitet. Røntgen er ofte negativt før sent i forløpet. Kan vurdere MR for avklaring.
Behandling
Skal avlaste fra klatring i 6-8uker frem til radiologisk og klinisk tilheling på kontroll. Ved manglende tilheling eller tegn til lukket vekstskive må pasienten følges videre og som regel konfereres med ortoped.
GENERELT
MCP-leddet stabiliseres av collateralligamenter og en volar seneplate. Metacarphodet har eksentrisk form. De collaterale ligamentene er på sitt strammeste når leddet er flektert. Konsekvensen av dette er at ligamentene skrumper hvis leddet immobiliseres i strak stilling.
Viktig
MCP-leddet skal derfor alltid immobiliseres i flektert stilling (90 graders fleksjon hvis dette er smertemessig mulig).
MCP-ledd I
Diagnose
Vanlig skade hvor feilbehandling kan få store konsekvenser. Typisk skademekanisme er fall på ski, tommelen stukes mot bakken eller stavhåndtaket. MCP-leddet hovner opp, og smertene kan gjøre undersøkelsen vanskelig. MCP-ledd I stabiliseres av to collateralligamenter og en volar seneplate. Skaden medfører rene båndskader eller skader med avulsjonsfraktur (20-30 % av tilfellene). Alltid røntgen før videre undersøkelse/stresstesting. Stabiliteten testes ved passivt å deviere grunnphalangen radialt. Utføres med MCP-leddet lett flektert (ligamentet er maksimalt strukket). Sammenlign med frisk side (store individuelle forskjeller). Hvis smerte vanskeliggjør undersøkelsen sett bedøvelse ulnart med 2 ml Xylocain 1 %. Ved totalruptur skal man få frem en sideforskjell på minst 30 grader. Undersøkelsen kan gjøres under gjennomlysning for sikker dokumentasjon. Bruk blyhansker og stresstest med tommelen i projeksjon omvendt front. Det kan i noen tilfeller fortsatt være tvil etter en slik omfattende undersøkelse. Legg kamgips og ta pasienten tilbake etter 4-5 dager når hevelse og smerter er på retur.
Behandling
Ulnar collateralligament (UCL) skade
80 % av rupturene ligger i den distale del av ligamentet og ved radial sidevakling fanges den proksimale stumpen av aponeurosen til musculus adduktor pollicis (Stener-lesjon). Ligamentendene møtes ikke og vil aldri tilhele uansett immobiliseringstid. Behandlingen er operativ. Hvis leddet er stabilt tolkes dette som en forstuing og tommelen tapes i 2-3 uker. Pasienten informeres om at dette er en tilstand hvor det er vanlig med langvarig smerter/stivhet (opptil 12 måneder).
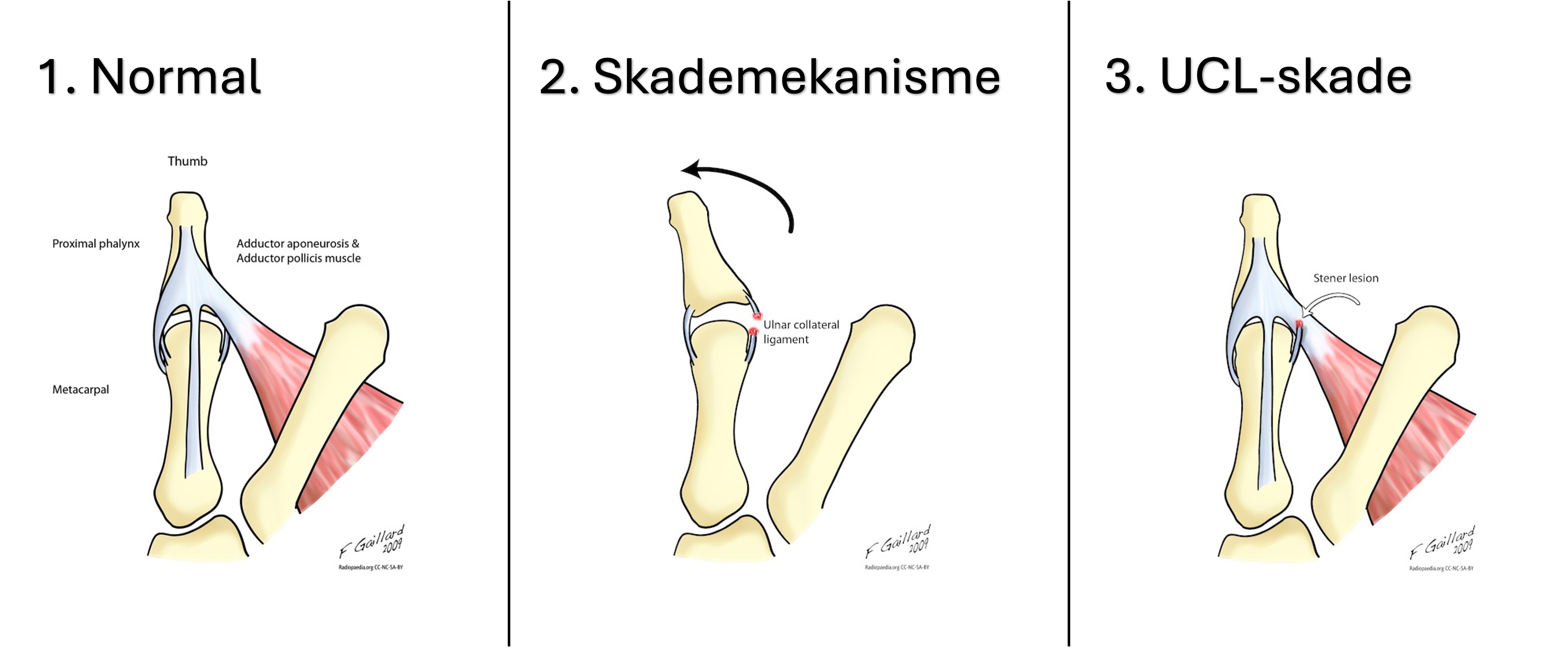
Figurene er eksportert og modifisert fra Radiopaedia.org.
Avulsjonsfraktur ulnart
Vanligst svarende til distale feste på tommelens grunnphalang. Leddet skal ikke stresstestes da det avulserte fragmentet kan dislosere ytterligere. Alltid brudd- eller båndskade – sjelden begge deler. Små avulsjonsfracturer som ligger pent i bensengen kan behandles konservativt med gips i 4 uker. Gipsen legges med tommelen i lett ulnardeviert stilling for å avlaste leddet. Er fragmentet større eller rotert bør pasienten legges inn til operasjon.
Radial collateralligament (RCL) skade
Sjelden skade. Behandles konservativt med gips i 4 uker. Tommelen i lett radialdeviert stilling for å avlaste leddet.
Avulsjonsfraktur radialt
Med lite fragment konservativ behandling med gips i 4 uker. Større fragmenter og tilfeller der fragmentet er rotert bør vurderes for operasjon.
Luksasjon
Dorsal luksasjon (grunnfalang opp) er vanligst. De fleste kan reponeres ublodig i ledningsanestesi. Den proksimale falangen hyperekstenderes og skyves deretter volart over leddet. Deretter stabilitetstesting og røntgenkontroll. Kollateralligamentene kan være intakte, men den volare platen er rupturert. Behandles med gips i 4 uker med tommelen lett flektert. Av og til er det ikke mulig å reponere denne lukasjonen lukket. Metacarpalhodet har kilt seg inn i thenarmuskulaturen på begge sider av fleksor pollicis brevis muskelen – henvis til operativ behandling. Volar luksasjon skal alltid (?) opereres.
MCP-ledd II – V
Diagnose
En forholdsvis sjelden skade, blir ofte ikke erkjent primært. Se etter avulsjonsfracturer på røntgen-bildene og test stabilitet av MCP leddet i flektert stilling.
Behandling
Båndskade
Skader av collateral ligamenter i MCP nivå behandles med fingerkobling i 4-6 uker. Totalruptur av radiale ligament i pekefinger kan gi et sviktende pinsettgrep. Gammel skade av radiale ligament i lillefinger kan gi smerte når metacarphodene presses mot hverandre ved hilsing (høyre hånd). Disse skadene kan eventuelt opereres hvis plager etter 6-12 mnd.
Luksasjon
Nesten alltid dorsale luksasjoner. Reponeres i ledningsanestesi. Håndleddet flekteres slik at fleksorsenene avslappes, deretter hyperekstenderes fingeren før basis av fingeren skyves volart. En vellykket reponering vil ofte gi ett følbart ”klikk” og fingeren vil kunne beveges normalt aktivt og passivt. Dorsal luksasjon av pekefingerens MCP-ledd kan iblant ikke reponeres lukket fordi metacarphodet fanges mellom ligamentapparat og bøyesenene – operasjon.
Inndeling
- Frakturer i laterale malleol
- Frakturer i mediale malleol
- Bimalleolære/trimalleolære frakturer
- Maissonneuve frakturer
- Tillaux frakturer
Klassifisering og inndeling av ankelfrakturer er til dels uoversiktelig og komplisert. Blant de mest kjente er AO-klassifisering og inndeling etter Lauge- Hansen og Danis Weber klassifiseringen. Lauge-Hansen baserer seg på skademekanismen, dvs. fotens posisjon i skadeøyeblikket og retningen på den deformerende kraften som virker inn på foten. Weberfrakturene deles inn etter hvilket nivå som bruddet er lokalisert i på fibula. Sannsynligheten for at det foreligger en syndesmoseskade øker ved økende proksimal lokalisasjon av bruddet.
- Weber type A. Brudd i laterale malleol distalt for syndesmosen.
- Weber type B. Brudd i nivå med syndesmosen.
- Weber type C. Brudd i fibula proximalt for syndesmosen.
Weber A er typiske avulsjonsfrakturer distalt på laterale malleol. Klassisk skademekanisme er et supinasjonstraume. Dersom denne supinasjonskraften fortsetter kan det resultere i skade/brudd på mediale malleol. Ved slik bimalleolær klinikk bør en forsikre seg om at syndesmosen ikke er skadet. Weber A frakturene deles inn i A1 og A2. Weber B skaden er representert ved en spiral eller skråfraktur forårsaket av ekstern rotasjon. Bruddet tar sitt utgangspunkt i eller i nærheten av syndesmosen. I ca. 50 % av disse bruddene foreligger det en partiell eller total ruptur av syndesmosen. Disse bruddene er ofte assosiert med brudd i mediale malleol eller posteriore malleol (bi/tri-malleolære brudd). Weber C . Brudd proksimalt for syndesmosen. Syndesmosen er alltid (?) skadet og det foreligger i de fleste tilfeller en skade svarende til mediale malleol. Skader proximalt for fibulas diafyse kalles Maissoneuve fraktur.
Røntgen
Front og side. Malleolbilde taes kun ved tvil om fraktur (gir forstørrelse og et fortegnet bilde av frakturen). Sidebilde er viktig når feilstilling skal vurderes.
Ved feilstilt ankel skal røntgen tas så raskt som mulig, slik at grovreponering kan iverksettes uten unødig forsinkelse. Tid er en kritisk faktor for å minske risiko for hud- bløtdelsproblematikk som kan forsinke nødvendig operasjon. Ring ansvarlig radiograf ("Radiograf ANS 1. etg" i Avaya) på tlf 23013641 for å avtale hasterøntgen.
Behandling
- Grensene for operativ kontra konservativ behandling av ankelfrakturer er flytende og vil variere avhengig av skole og behandler. Pasients alder og aktivitetsnivå bør være en del av vurderingen. Ankelkirurgi etter akutt traume utføres når bløtdelsforholdene tillater kirurgi.
- Gjør alltid en vurdering av behov for antikoagulasjon (se egen frase i DIPS)
- Grundig informasjon til pasienten er av stor betydning. Informer om skadetype, tidsperspektiv på behandling og prognose. Alle pasienter med skade av underekstremitet skal få informasjonsskriv (enten «Gips på underekstremitet (kne, legg, ankel, fot)» eller «Råd ved skade av underekstremitet» (ved ortosebehandling).
Isolerte brudd i laterale malleol
- Grovreponerte ankelbrudd skal uavhengig av reponeringsresultat legges inn til avsvelling på sektorsykehus. Disse pasientene er ikke egnet for hjemme-avsvelling, da det er risiko for glidning i gipsen og bløtdelsproblematikk. Dette er avklart med alle sektorsykehus i Oslo-regionen.
- Ustabil Weber B (medial clear space > 7 mm), Weber C, bi- og trimalleolære, Maisonneuve og dislokerte Tillaux frakturer bør alle vurderes av ortoped
- Isolert Weber B med sprik (medial clear space 4 - 7 mm og/eller > 1 mm videre enn øvre clear space) i ankelgaffelen på primærbildet henvises til belastningsbilde på primærkonsultasjonen [1]. Pasienten støtter seg på spesialramme og står på det skadde benet mens den friske foten løftes. Dersom ikke mulig å belaste et ben av gangen, kan bildet tas med belastning av beggge ankler, med lik vekt på begge ben.
- Hvis medial clear space ikke normaliseres på belastningsbildet er bruddet ustabilt og pasienten henvises til ortoped
- Hvis clear space normaliseres på belastningsbildet (medial clear space < 4 mm og ≤ 1 mm videre enn øvre clear space), behandles pasienten konservativt. Konferer med ortoped ved tvil.
- Standardbehandling er gips i 5 uker, med kombinert U- pluss L-laske første uke. NB: Viktig å få ankelen opp i 90°. Belastning til smertegrensen i hele forløpet.
- Det skal tas belastningsbilde uten laske på ukeskontroll. Overgang til sirkulær plastgips hvis fortsatt fin stilling (medial clear space < 4 mm og ≤ 1 mm videre enn øvre clear space).
- Sluttkontroll med vanlig røntgen ankel i to projeksjoner etter 5 uker. Pasienter som har hatt gips i 5 uker, vil ved gipsfjerning ofte ha et stivt og vondt ledd med ødemdannelse. En slik situasjon kan vedvare i flere måneder. Ved ødem foreligger det behov for høyleie. Videre opptrening hos fysioterapeut for å bedre bevegelighet og stabilitet. Vurdere behovet for klinisk kontroll 2-4 uker etter gipsfjerning.
NB: Ved Weber B med mistenkt øket avstand i selve syndesmosen (tibio-fibulart) på primærbildet, bør det tas CT syndesmoseprotokoll begge ankler i tillegg.
- Isolert Weber B uten sprik (medial clear space < 4 mm og ≤ 1 mm videre enn øvre clear space) i ankelgaffelen på primærbildet trenger ikke ta belastningsbilde primært.
- Standardbehandling er kompresjonsstrømpe og ankelortose [2]. Gjør en skjønnsmessig vurdering av om kombinert U- pluss L-laske er egnet hos noen. Belastning til smertegrensen i hele forløpet.
- Det skal tas belastningsbilde uten ortose/laske på ukeskontroll. Overgang til ortose hvis pasienten har hatt laske.
- Sluttkontroll med vanlig røntgen ankel i to projeksjoner etter 5 uker.
- Weber A 1 og A2 er henholdsvis en avulsjonsfraktur av spissen av fibula eller tverrfraktur under syndesmosenivå. Hvis talus er i anatomisk leie kan begge behandles konservativt med ortose, men hos enkelte kan det være aktuelt med gips første uke som smertelindring.
1. Seidel A, Krause F, Weber M. Weightbearing vs Gravity Stress Radiographs for Stability Evaluation of Supination-External Rotation Fractures of the Ankle. Foot Ankle Int 2017;38(7):736-44.
2. Kortekangas T, Haapasalo H, Flinkkila T, et al. Three week versus six week immobilisation for stable Weber B type ankle fractures: randomised, multicentre, non-inferiority clinical trial. BMJ 2019;364:k5432.
Isolerte brudd i mediale malleol
Direkte traume er vanligvis årsaken til slik skade. Isolerte medial malleolfrakturer med minimal dislokasjon uten affeksjon av leddflater kan oftest behandles konservativt med gips. Dersom det foreligger tvil konferer. Ved dislokasjon eller assosiert lateral skade skal pasienten sendes sykehus. Dersom konservativ behandling immobiliseres i 6 uker med delbelastning med krykker. Røntgen kontroll etter 1 og 2 uker.
Distale udislokerte avulsjonsfrakturer kan behandles konservativt uten gips (ankelortose eller walker). Vurder om det kan foreligge Maisonneuve-mekanisme, og ta eventuelt røntgen legg.
Isolerte brudd i posteriore malleol
Ved tvil konferer. Dersom > 25% av den posteriore leddflaten er affisert eller > 2 mm dislokasjon sendes pasienten sykehus for operativ behandling.
Isolerte brudd i anteriore malleol
I likhet med isolerte brudd i med./post. malleol svært sjelden skade. Indikasjon for operativ behandling som ved posteriore malleol. Dette er alle skader hvor en bør forsikre seg om at diagnosen og behandling er riktig. Følgene av feilbehandling kan være kroniske smerter og tidlig utvikling av artrose.
Tillaux fraktur
Sjelden fraktur hos voksne og kalles da Tillaux-Chaput fraktur. Avulsjons-fraktur av anteriore laterale del av tibia svarende til det anteriore tibiofibulare ligament. Hos barn juvenil Tillaux som behandles i eget avsnitt. Pilon fraktur Utgjør ca. 10 % av alle tibia frakturer. Svært alvorlig skade. Høyenergitraume ved fall fra stor høyde og trafikkulykker hvor kraften virker vertikalt gjennom talus og inn i tibias leddflate. Resultatet er brudd med til dels alvorlige bruskskader og affeksjon av bløtdeler. Ofte klinikk i form av stor hevelse med truet sirkulasjon. Konferer med ortoped.
Diagnose
Etter AO/OTA klassifisering: AO klassifikasjon
Ekastrakapsulære topartsfrakturer
Ekstraartikulære 3-partsfrakturer
Artikulære eller 4-partsfrakturer
Behandling
Indikasjon for operasjon er omdiskutert. Konferer ortoped i tvilstilfeller (traumelisten hvis OUS sektor). Akseptabel stilling i det følgende gjelder for pasienter som er 60 år og eldre. Hos yngre pasienter vil man i større grad tilstrebe å gjenopprette anatomien etter en individuell vurdering, blant annet vektlegges eventuell tuberkeldislokasjon. Vinkelfeil i inklinasjon på 10-5 grader er oftest akseptabelt også i yngre alder. Generelt lav terskel for CT og vurdering v/ortoped (traumelisten hvis OUS sektor) ved feilstilte brudd hos pasienter under 60 år.
Hvis konvensjonell røntgen hos pasienter over 60 år gir inntrykk av feilstilling som bør vurderes for kirurgi etter kriteriene under, bør CT vurderes primært og pasienten ut fra funn på CT eventuelt vurderes ved ortoped (traumelisten hvis OUS sektor) etter første konsultasjon.
Konservativ behandling
Modifisert collar and cuff (CC-bandasje med bånd rundt thorax). Pute i aksillen hvis caput humeri er dislosert lateralt. Smertstillende. Viktig å bevege fingrene.
Prognose: God, men redusert bevegelighet og av og til smerter i flere måneder (opptil ett år). Vanligste komplikasjon er stiv skulder. Abduksjon/fleksjon til skuldernivå må ansees som et bra sluttresultat hos eldre pasienter.
Operasjonsindikasjon og vinkelmål
v/overlege Tore Fjalestad, Oslo universitetssykehus
Aktuelle mål for å beskrive feilstilling ved Prokismale humerus brudd.
Inklinasjon - 135 grader
Måles enklest som avviket fra et tenkt anatomisk plan gjennom collum anatomicum.
Dette planet heller 45 grader mot humerus diafysens lengdeakse.
Avviket måles i valgus eller varus.
Hovedregel er at det er radiologisk operasjonsindikasjon hvis pasienten er > 60 år og:
Varus feil > 30 grader
Valgus feil > 45 grader
Kontakt caputfragment - metafyse < 50%
Eks.: Vinkelfeil som kan gi radiologisk opr. indikasjon: Sann front plan
Scapula Y-planet (60 grader på sagittalplanet)
Dette forutsetter nøytralt rotert arm under røntgenopptak, dvs at armen ligger langs kroppen, og ikke i fatle (= innadrotert)
Grenseverdi for pasienter > 60 år: Vinkelfeil < 45 grader.
INFORMASJON
Ved brudd i proximale humerus vil hematomet i forløpet få en dekliv utbredelse med hevelse og blålig misfargning mot albue/underarm.
Kontroll
Etter 7-10 dager. Informasjon om skadens art og prognose er viktig. Kun røntgenkontroll hvis man initialt har vurdert operativ behandling eller ved dislosert fraktur av tuberculum majus. Start opptrening (eget infoskriv). Pasienten bør henvises til fysioterapeut allerede ved en ukes kontroll slik at de får første time ca. 14 dager etter skaden. Ved stor hevelse i underarm/fingre kan man vurdere Tube-Grip (komprimerende strømpe), og håndterapeutene kan tilpasse komprimerende hanske. Husk håndøvelser.
Etter 2-3 uker. Sjekk om caput er festet ved å holde med en hånd over caput mens man med den andre hånden griper om flektert albue og roterer humerus forsiktig. Røntgenkontroll med henblikk på eventuell glidning. Nye øvelser. Generell informasjon.
Etter ca 8 uker. Avsluttende kontroll med røntgen med henblikk på tilheling. Dersom det ikke er tilfredsstillende tilheling på røntgen må pasienten følges videre.
Pasienter med lavenergibrudd (fall fra stående høyde) som er over 50 år eller har annen risikofaktor for benskjørhet, bør henvises til bentetthetsmåling ved kontroll hvis dette ikke allerede er ivaretatt av fastlegen.
Ved uforholdsmessig lite fremgang kan det være indisert med ultralyd eller MR mtp på cuff ruptur.
Diagnose
Smerter og palpasjonsømhet/bankeømhet over aktuelle virvler.
Ved høyenergitraume/ulykker skal pasienten alltid undersøkes i liggende stilling. Utfør logroll ved behov. Vurder samtidig andre skader (hode/nakke, thorax, bekken, abdomen) og kontroller vitalia.
Spør om utstrålende smerter til underekstremitetene. Foreligger det nevrologiske utfall? Undersøk sensibilitet, motorikk og reflekser, inkludert plantarrefleks.
Lumbalcolumna
Direkte eller indirekte traume. Husk forskjell på traume med høy eller lav energi. Klassisk osteoporosefraktur. Mange eldre har fraktur uten kjent traume. Klinisk undersøkelse:
- Gangfunksjon
- Inspeksjon og palpasjon av spinosi (spondylolisthese)
- Aksial kompresjon over columna
- Neurologisk status
- Bevegelighet i lumbalcolumnae
Røntgen
Front- og sidebilder av thorakal og/eller lumbal columna. Husk at smerten ofte projiseres mer distalt enn selve bruddnivået.
På røntgen vurderes:
- Virvelhøyde
- Asymmetri i aksene
- Avstand mellom spinosi i sideplan
- Avstand mellom fremrekanter av corpus
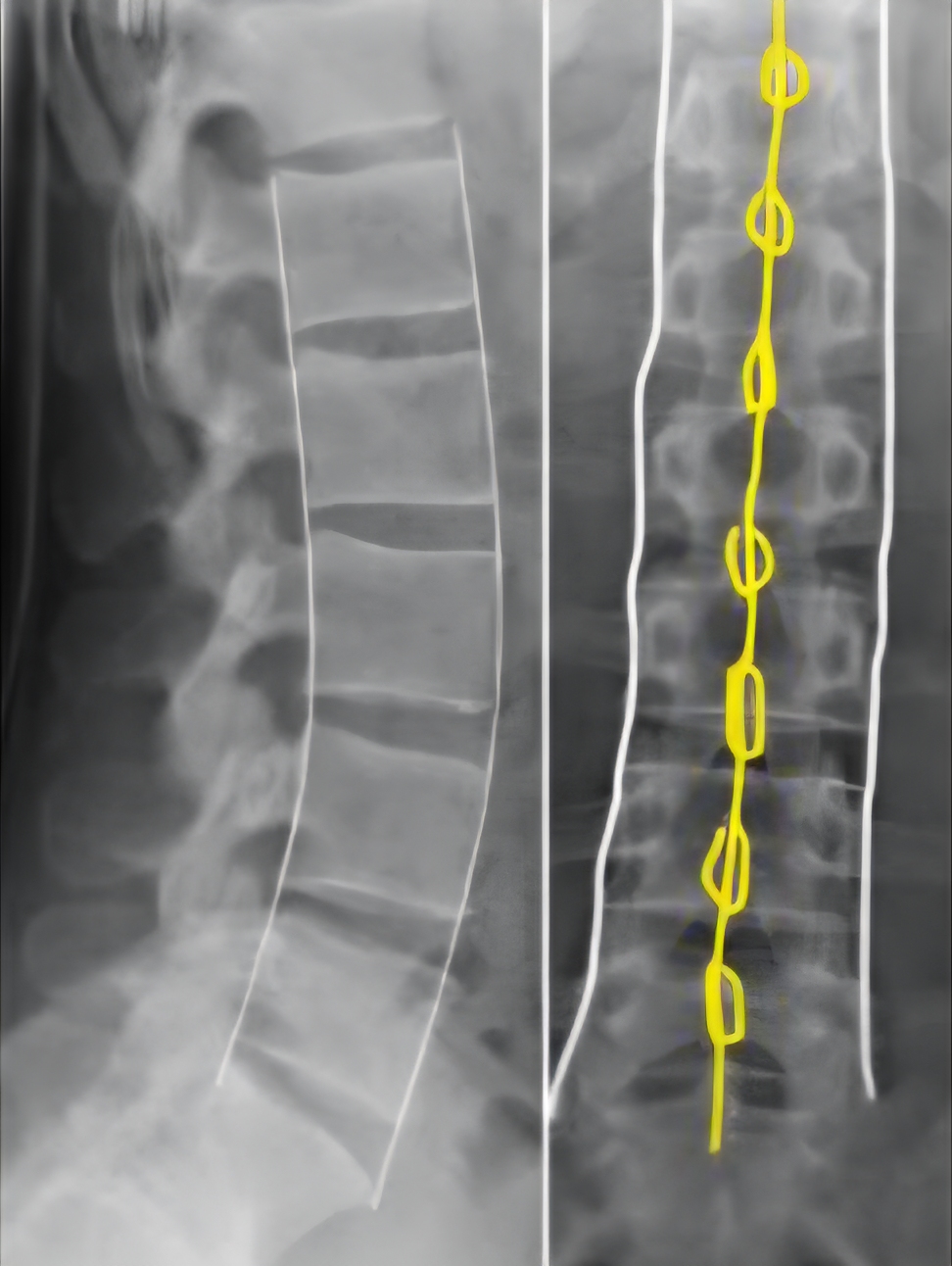
Bildet hentet fra: Tessa Davis . Thoracolumbar spine x-rays, Don't Forget the Bubbles, 2019. Available at: https://doi.org/10.31440/DFTB.17581
Lumbosakralcolumna:
Lumbal: 5 bilder; front lumbal og sacral + 3 sideprojeksjoner. (Får alltid med nedre thoracalcolumna – se over).
Ileosacral: Front, spesialbilder kun som ledd i utredning. Tas sjelden alene, sacrumfraktur forekommer kun ved høyenergitraume og da er røntgen av bekken ofte indisert. Lav terskel for CT ved klinisk mistanke
Sacrum: Front og side (sidebilde tas ikke av kvinner i fertil alder). Lav terskel for CT ved klinisk mistanke
Coccygis: Front og side. Tas sjelden og aldri av kvinner i fertil alder. Fraktur er en klinisk diagnose.
Inndeling:
Det finnes flere ulike klassifikasjonssystemer for frakturer i columna. Tradisjonelt har Denis’ klassifikasjonssystem vært mye brukt. I dag benyttes hovedsakelig AO-klassifikasjonssystemet og TLICS for å beskrive omfanget av bruddet.
AO-klassifikasjonssystemet
Brukes for å beskrive bruddet radiologisk og angi mistenkt alvorlighetsgrad. Systemet bygger på tre parametere:
1. Morfologi: Bruddet inndeles i type A (A1–A4), type B (B1–B3) eller type C.
- Type A-frakturer omfatter kun fremre og midtre søyle.
- Type B-frakturer innebærer affeksjon av enten fremre ligamentøse strukturer eller bakre ligamentsystem. Radiologisk sees dette som distraksjon med økt avstand anteriort eller posteriort.
- Type C-frakturer har et element av translasjon, det vil si horisontal eller rotatorisk feilstilling.
2. Nevrologisk status (N0–N4): Graderes ut fra om det foreligger nevrologiske utfall og alvorlighetsgraden av disse.
3. Tilleggskriterier (M1–M2)
- M1 gir mistanke om skade i bakre strukturer.
- M2 indikerer underliggende pasientfaktorer som kan predisponere for skade i bakre strukturer (for eksempel Bekhterev)
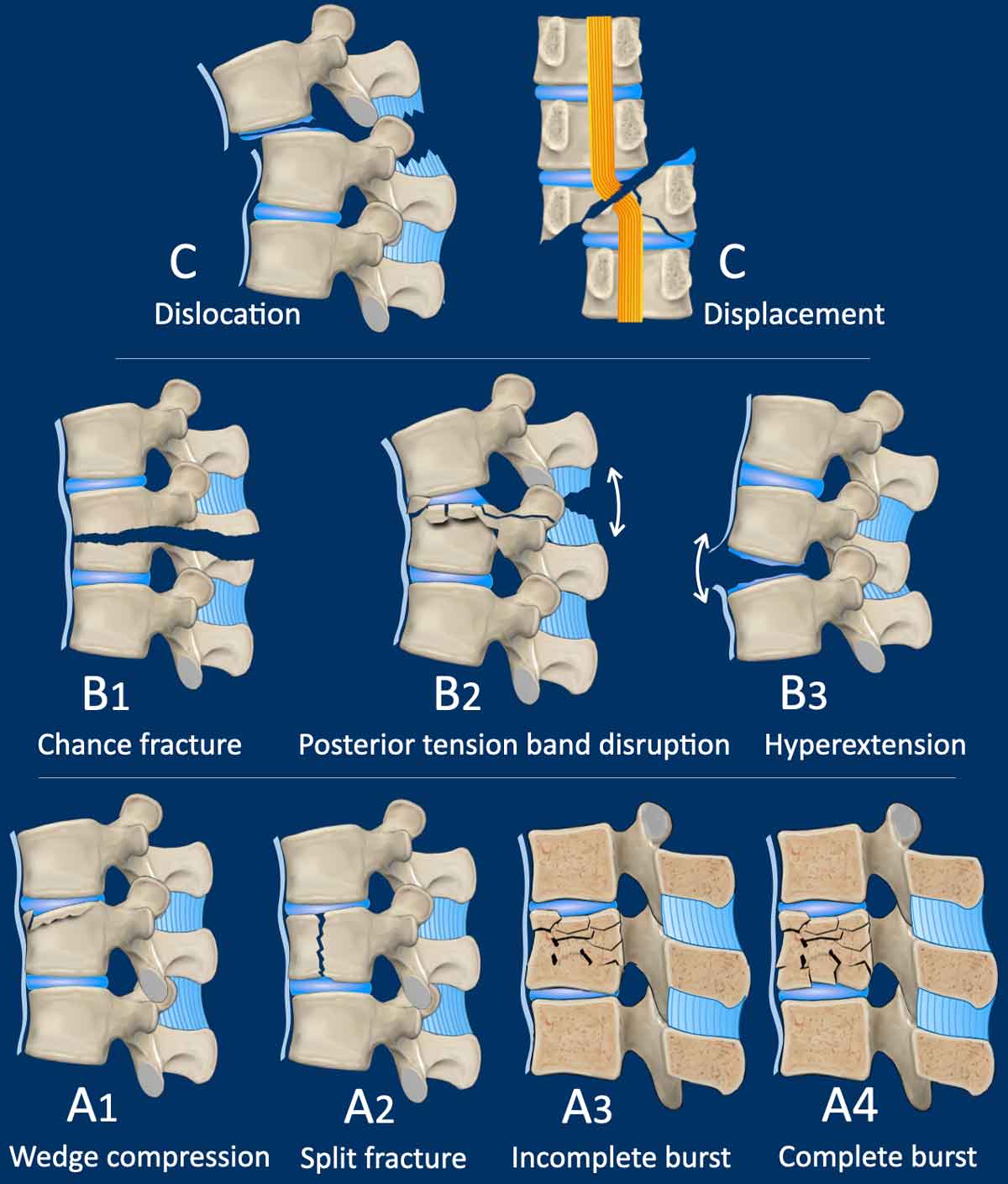
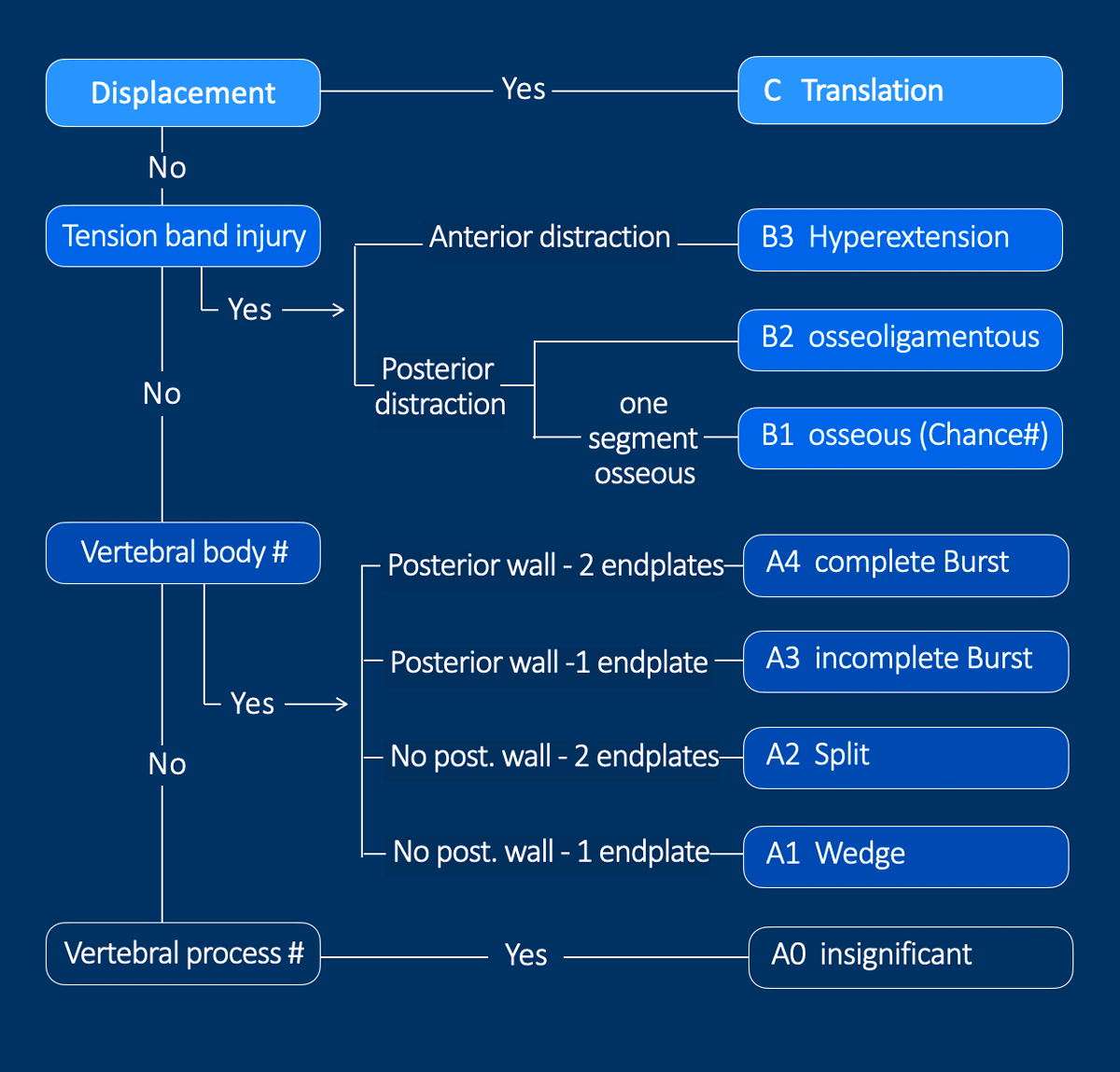
Bilde kreditert til: Sander P.J. Muijs, Wouter Foppen, Frank Smithuis and Robin Smithuis. Department of Orthopedic Surgery and Radiology and Nuclear Medicine, University Medical Center Utrecht, University Medical Center Amsterdam, Alrijne Hospital, Leiden, the Netherlands.
The Radiology Assistant : AO Spine Classification of Thoracolumbar Fractures
TLICS-klassifikasjonen
Beskriver frakturmorfologi, bakre ligamentkompleks og nevrologisk status. Den baserer seg på mer detaljert diagnostikk med CT og/eller MR og sier noe om skadegradens alvorlighet. Ulike karakteristika ved bruddet gir en bestemt poengsum. Den totale poengsummen gir en pekepinn på om operativ behandling er anbefalt.
Frakturer med en skår på opptil 3 poeng behandles som regel konservativt. Ved skår på 5 poeng eller mer anbefales ofte operasjon.
Stabile vs instabile
Stabile frakturer:
< 50 % kompresjon av virvelhøyden, hvor kun 2/3 av virvellegemet er affisert, skade begrenset til én virvel og ingen nevrologiske utfall.
Instabile frakturer:
>50 % kompresjon av virvelhøyden. Alle skader med nevrologiske utfall eller radierende smerter. Ryggskader med akseavvik. Ved økt pedikkelavstand foreligger det ofte skade i bueroten, disse er ustabile. Multitraumatiserte pasienter.
Pasienter med ankylotiske forhold (for eksempel Bekhterev eller pseudartrose) kan ha ligamentskade uten synlig diastase på vanlig røntgen. Disse bør ofte undersøkes med CT.
Alle B- og C-type-frakturer er instabile.
Kompresjonsfrakturer hos eldre
Pasienter med osteoporose (ofte eldre) kan få kompresjonsfrakturer etter minimale traumer. Dette er som regel stabile brudd.
På røntgen kan det være vanskelig å skille mellom nye og gamle frakturer («eskelokk»-tegn kan indikere fersk fraktur). Ofte har det skjedd en gradvis reduksjon i virvelhøyde over tid, med en akutt forverring utløst av et lavenergitraume.
Graden av kompresjon inndeles etter Genants klassifikasjonssystem og baseres på tap av corpus-høyde:
- Mild: 20–25 %
- Moderat: 25–40 %
- Alvorlig: > 40 %
Behandling
Alle instabile frakturer, eller tilfeller der det foreligger tvil om stabilitet, bør undersøkes med CT av columna. Ved instabile frakturer: tømmerstokk frem til overflytting til sykehus.
All behandling av ryggfrakturer inkluderer adekvat smertelindring. Dersom tilfredsstillende smertelindring er vanskelig å oppnå ved skadelegevakten, bør yngre pasienter med traumatiske frakturer innlegges ved lokalsykehus.
Behandlingen inndeles for øvrig i operativ og konservativ.
Operativ behandling:
Ved vurdering av operasjonsindikasjon benyttes TLICS-systemet. Se nærmere omtale i metodeboken til OUS: Metodebok
Konservativ behandling:
Består av smertelindring og mobilisering. Mobilisering skjer etter smertegrense, med unngåelse av tunge løft og kontaktsport. Aktiv trening frarådes ofte de første seks ukene. OUS benytter ikke lenger korsett som del av konservativ behandling.
Fysioterapi kan være nyttig ved vansker med å komme i gang, redusert funksjon og/eller ved langvarig avvergende stilling.
Kompresjonsfrakturer
Kompresjonsfraktur innebærer nedpressning av fremre plate av copus vertebra, dvs. bakre del av corpus skal ha intakt høyde. Hos eldre pasient med kompresjon mindre enn 50 %, mobilisering mot smertegrensen. Man kan normalt regne med at det tar tre måneder før frakturen er tilhelet.
Unge pasienter med mer enn 10 % kompresjon innlegges sykehus for mobilisering. Unge pasienter med mindre kompresjonsfrakturer legges på obsposten over natten for smertebehandling og mobilisering.
Lavenergiskader (fall fra stående høyde) hos eldre pasienter som til vanlig er oppegående og bor hjemme, bør tilbys henvisning til bentetthetsmåling dersom dette ikke allerede er ivaretatt av fastlegen. Det samme gjelder pasienter som er over 50 år eller som har andre risikofaktorer for osteoporose.
Kontroll
Stabile frakturer som behandles konservativt, bør kontrolleres med stående røntgen:
- Etter 1–2 uker ved mistanke om økende høydereduksjon
- Etter 6 uker
- Etter individuell vurdering kan det også være behov for klinisk kontroll etter 3–4 måneder.
Viktig
Urin-stix (tas ved suspekt nyrekontusjon):
- Uten klinisk verdi hos menstruerende kvinner.
- Mikroskopisk hematuri kan vurderes å se an.
- Ved makroskopisk hematuri: Innleggelse for CT.
Abraham Colles, beskrevet i 1814
Diagnose
Fall på ulnarsiden av lett dorsalflektert håndledd. Vanligste brudd hos eldre. Klassisk radial og dorsal feilstilling beskrevet som: svanehals - bajonett - gaffel. Definisjonen er en tverrfraktur i radius mindre enn 3 cm fra radius sin distale leddflate. Fraktur av processus styloideus ulnae i 50 % av tilfellene. En fraktur i distale radius er ofte kombinert med ligamentskade i håndledd/håndrot. Det er viktig å vurdere primærrøntgen m.h.t. en schafolunær (SL)-dissosiasjon (se håndrot) eller en DRUJ-skade (se eget avsnitt). Kombinasjon med fraktur i os schafoid kan forekomme, spesielt hos yngre pasienter.
UNDERSØKELSE FØR RØNTGEN
Sensibilitet, sirkulasjon og motorisk funksjon distalt (obs. skade av n. medianus). Hudperforasjon (oftest volart) – ved åpen fraktur vil det være en jevn blodstrøm fra hudlesjonen. Spør om tidligere brudd samme sted. Fjern alle ringer på skadet hånd.
Røntgen
Håndledd - front og sideprojeksjon. I sideprojeksjon skal corticalis på ulna projiseres innenfor cortikalis på radius dorsalt og volart (viktig for vurdering primært og ved senere kontroller). VURDERING AV RØNTGENBILDER Følgende fire punkter skal føres inn i journalen hos alle pasienter med radiusfraktur:
- Forkortning. Normalt er radius ca. 1 mm lengre enn ulna i nivå med os lunatum.
- Volar-ledd-diafysevinkel (VLDV). Beskrives som leddflatens volare vinkel i forhold til en akse gjennom radius. Normalverdi 80 grader.
- Radial inklinasjon (RIV). Normalt 25 grader i frontprojeksjon.
- Intraartikulære bruddlinjer. Radioulnart eller radiocarpalt.
Sammenligningsbilde av frisk side er en god hjelp når røntgenbildene skal vurderes.
Inndeling
ETTER AO: A-fraktur = ekstraartikulær. B-fraktur = delvis intraartikulær. C-fraktur = fullstendig intraartikulær. Volar og dorsal Bartons fraktur er B-fraktur som affiserer henholdsvis volare og dorsale leddleppe. Sjåfør-fraktur er B-fraktur som affiserer styloid radii.
Behandling
Se også Norsk ortopedisk forenings behandlingsretningslinjer for håndleddsbrudd hos voksne: https://app.magicapp.org/summary/guideline_549.html
Det skal foretas en individuell vurdering av pasienten før behandling. Faktorer som pasientens alder og funksjonsnivå (annen sykdom), skadens alder og ev. tidligere skade vektlegges.
- Fraktur uten dislokasjon (fissurer). Kombinasjonsgips (softcast med scotchcast laske). Kontroll kun ved gipsfjerning. Gipstid 4 uker.
- Fraktur med minimal dislokasjon. Kombinasjonsgips (softcast med scotchcast laske). Kontroll med røntgen etter 10 dager. Gipstid 4 uker.
- Lukket fraktur med feilstilling. Reposisjon og gips i lokalanestesi. Kalkgips. Gipstid fem uker. Henvisning for fiksasjon ved stor feilstilling eller intrartikulær fraktur. Alle disloserte frakturer skal reponeres og gipses før henvisning. Klipp opp gipsen volart (hos pasienter som likevel skal opereres er minst mulig hevelse viktigere enn eksakt bruddstilling).
- Ved knusnings- og/eller komplisert (åpen) fraktur innlegges pasienten uten forutgående reposisjon.
Generelt kan man si at det ikke tillates feilstilling hos pasienter under 50 år. En forkortning på 4-5 mm før reponering bør, uavhengig av pasientens alder, alltid vurderes m.h.t. primær pinning. Hos eldre pasienter kan man akseptere noen grad av feilstilling:
- Leddiafysevinkel inntil 100-110 grader
- Redusert radial inklinasjon
- Forkortning 3-4 mm.
- Step i leddflaten inntil 2 mm.
De fleste eldre pasienter får bra funksjon selv med en røntgenologisk feilstilling som beskrevet. Generelt: Hos eldre synes forkortning av radius å gi større plager enn en moderat artikulær inkongruens og/eller lett dorsal vinkling av leddflaten.
Volar vinkelstabil plate
Åpen reponering og fiksasjon med volar vinkelstabil plate er i dag den vanligste operasjonsmetoden for distale radiusfrakturer.
Pinning
Pinning av en fersk radiusfraktur er en enkel prosedyre med få komplikasjoner. Generelt kan man si at en dislosert radiusfraktur reponert til anatomisk stilling fortjener å bli pinnet, mens en dislosert fraktur hvor man ikke har oppnådd gode anatomiske forhold trenger å bli det.
Ekstern fiksasjon
Knusningsfrakturer med betydelig forkortning hos yngre pasienter behandles ofte med ekstern fiksasjon (Hoffmann) med eller uten pinner i tillegg. Ekstern fiksasjon hos eldre er mer omdiskutert. Pasienter med betydelig osteoporose får sjelden bedret frakturstilling og har en økt risiko for komplikasjoner (spesielt refleksdystrofi). I tillegg er behandlingen svært ubehagelig.
Anestesi
10 ml Xylocain 20 mg/ml (maks dose!) uten adrenalin i bruddspalten. Bruk grønn kanyle. Innstikk over radius fra dorsalsiden, som regel ca. 2 cm proximalt for styloideus ulnae (se røntgenbildet). En vanlig feil er innstikk for langt distalt på håndleddet! Kun fri tilbakestrøm av blod i sprøyten er tegn på riktig nivå. Ved mer enn et døgn gammel skade uten bruddhematom vil infiltrasjonsanestesi langs periost i de fleste tilfeller gi akseptabel smertelindring. Vent minst 20 minutter før reponering. Spør om allergi (svært sjelden). Anestesi som beskrevet gir i regelen god effekt hos eldre. Hos yngre eller anspente pasienter kan man supplere med Diazepam 5-10 mg i.v. (legg inn venflon) for å oppnå muskelavslapning.
Reponering
Manuelt strekk i lengderetningen med grep rundt tommel og 2-3. finger i minst 5 minutter før reponering. I de fleste tilfeller gir dette alene god stilling på frakturen. Frakturen løsnes deretter ved lett dorsalfleksjon, før hånden trekkes volart-ulnart med samtidig press på distale fragment fra dorsalsiden. Hos eldre, osteoporotiske pasienter eller hos pasienter med dårlig hud (kortison) skal man unngå stort kraftbruk ved reponering. Det er ellers fare for fraktur i ulna eller hudperforasjon på dorsalsiden. Hvis man ikke oppnår tilfredsstillende resultat etter reponering henvis til operativ vurdering eller foreta rereponering mens anestesien sitter.
Gips
Alltid kalkgips på reponerte frakturer. God polstring (softban hele veien). Profil volart. Sirkulær gips med trepunkts fiksasjon. Gipsestilling:
- Ulnardeviasjon ca. 15 grader
- Volardeviasjon ca. 5 grader
- Lett pronasjon
Unngå press på metacarper (hulhånd). Tommelen skal være fri. MCP-leddene skal være frie – gips til distale bøyefure i vola. God fingerfunksjon etter gipsing er en forutsetning for et godt resultat. Gipsen skal klippes opp volart:
- ved stor hevelse før reponering (ofte ved gamle skader)
- ved rereposisjon (større bløtdelstraume)
- ved bindevevssykdom eller pasient med tidligere trang gips etter skade
- hos pasient som ikke er i stand til å følge treningsinstruksjon (sykehjem)
- ved henvising til operativ fiksasjon
Når gipsen klippes opp volart skal profilen fjernes, gipsåpningen sprikes med tang (ca. 5 mm) og åpningen fylles med foring før innelukking med sirkulær bandasje.
INFORMASJON
Alle pasienter får med eget skriv om egentrening + rød lapp om faresignaler ved for trang gips. Det er viktig at pasienten raskest mulig kommer i gang med øvelser: Albuen i bordet og ekstensjon og fleksjon av fingrene (kraftfulle bevegelser, ikke puslete vinking ad modum kongehuset!). Etter hvert inkluderes også albue og skulder i øvelsesprogrammet. Armen skal holdes høyt og avlastes med CC-bandasje/fatle de første dagene. Unngå tunge tak men bruk gjerne hånden til alt som ikke gir smerte.
Kontroll
Frakturer med dislokasjon som er reponert skal alle til funksjonskontroll 24 timer etter skade. Ved trang gips på kontroll skal gipsen klippes opp volart, åpningen sprikes og fores med vatt før det legges på et sirkulært bind. Pasienten skal ikke sendes hjem før man ser at smertene avtar og fingerfunksjonen gjenvinnes. Alle pasienter med gipsproblemer skal vurderes av lege eller gipstekniker og vurderingen skal journalføres. Pasienter med reponerte radiusfrakturer deles i 3 grupper:
- USTABILE BRUDD (se https://app.magicapp.org/summary/guideline_549.html)
- Pasienten henvises til operativ vurdering primært. Vanligste operasjonsteknikk er ORIF med volar plate. Disse kommer til kontroll etter to uker for suturfjerning hos oss og etter 6 uker hos operatør.
- Pasienten er vurdert til konservativ behandling, men kontrolleres med henblikk på glidning. Kontroll etter 5-7 dager med røntgen. Forverret bruddstilling tilsier operativ vurdering (konferer med supervisjonslege ved tvil). Ved lett glidning men innenfor akseptabel stilling, ny kontroll ved 2 og eventuelt 3 uker.
- Pasienter der en redislokasjon nesten uansett ikke vil medføre operativ behandling, kan settes opp til 10 dagers kontroll.
- STABILE BRUDD (se https://app.magicapp.org/summary/guideline_549.html)
- Bruddet er vurdert som stabilt. Kontroll etter 10 dager med røntgen (informasjonskontroll).
Pasienter med lavenergibrudd (fall fra stående høyde) som er over 50 år eller har annen risikofaktor for benskjørhet, bør henvises til bentetthetsmåling ved kontroll hvis dette ikke allerede er ivaretatt av fastlegen.
Vurdering ved gipsfjerning
Ved gipsfjerning etter fem uker tas røntgen kun på indikasjon (mistanke om glidning/dokumentasjon). Utvisket bruddlinje kan ikke forventes. Hevelse og stivhet med redusert bevegelse i alle plan er vanlig. De første 14 dagene uten gips er normalt mye verre enn de siste 14 dagene med. Råd til pasienten: unngå vridning (kluter) og tunge løft første 2 uker. Smerte (spesielt om natten) de siste ukene med gips er uvanlig og skal gi mistanke om utvikling av refleksdystrofi (se eget avsnitt). De fleste pasienter bør settes opp til en etterkontroll 1-2 uker etter gipsfjerning. Man kan da vurdere behov for henvisning til fysioterapeut og ev. videre sykmelding. Alternativt skal det journalføres at pasienten tar ny kontakt ved forverrelse eller manglende bedring. Mange pasienter, spesielt eldre, kan ha god nytte av en slik oppfølging.
VIKTIG
Alle pasienter skal så tidlig som mulig i behandlingsforløpet informeres om skadens art og risiko for permanente plager. En synlig skjevhet i håndleddet etter fraktur med dislokasjon er regelen og ikke unntaket, stivhet og redusert kraft i håndleddet vil hos de fleste vedvare i 6-12 månder etter skade. Smerter på ulnarsiden er vanlig, og det tar ofte minst ett år før dette blir bra.
Komplikasjoner
- Nerveskade:
- N. medianus – canalis carpi (ofte spontan bedring etter oppklipping av gips).
- N. radialis – hevelse rundt tommel kan gi kompresjon og utfall av n. radialis superficialis (klipp opp gipsen rundt tommel).
- N. ulnaris – Guyons kanal (sjelden).
- Arterieskade er sjelden.
- Muskellosjesyndrom – Volkmanns ischemiske kontraktur. Trang sirkulær gips utløsende?
- Funn: Hevelse og smerte i fingrene i løpet av første 1-2 døgn etter skade, manglende fingerekstensjon og redusert sensibilitet distalt. Svært alvorlig komplikasjon.
- Seneskade: Ruptur av ekstensor pollicis longus. Nesten alltid ved ikke reponerte frakturer på degenerativ basis. Under gipsperioden eller 1-2 uker etter gipsfjerning. Behandling: Operasjon med rekonstruksjon av senen etter åtte uker.
- Refleksdystrofi: Se eget avsnitt.
Generelt: Tenk anatomi. Husk: N. facialis og n. trigeminus, ductus parotis og ductus nasolacrimalis. Vær spesielt obs ved glasskader.
Bruddskader i ansikt, se eget kapittel i bruddkapittelet.
Det er viktig med omhyggelig sårstell. Asfaltrester eller gruspartikler (ofte etter sykkelskader) vil gi skjemmende arr med "tatovering". Ved kuttskade fra knust glass sonder med pinsett og ta bløtdelsrøntgen ved tvil. Ta deg god tid (det har du aldri!), bruk pinsett og tannbørste og skyll med saltvann. Revisjoner i ansiktet skal unngåes. Behold alt viabelt vev. Ved uregelmessige sårkanter gir nøyaktig adaptasjon med tette suturer uten stramming et bra resultat i de fleste tilfeller. En plastisk kirurg kan som regel ikke gjøre dette bedre. Spesielt ved overgang hud/lepperødt (sett en sutur på hver side, ta disse suturene først), ved nesebor, i øyenbryn (øyenbryn skal ikke barberes før sutur!) og hårfeste er eksakt adaptasjon viktig
Det er viktig å gjøre pasienten oppmerksom på at alle sårskader gir arr, men at et rødt, hissig arr etterhvert avblekes og blir mindre synlig. Eventuell arrkorreksjon kan gjøres etter 5-6 måneder til ett år når remodelleringsfasen er over.
Henvise direkte til spesialist:
- Barn som trenger generell anestesi for å oppnå et tilfredsstillende resultat. Henvis til plastikkirurgisk avdeling.
- Bittskader med større lesjoner eller substanstap. Henvis til plastikkirurgisk avdeling. Mindre bittskader i ansikt kan behandles med sutur. Husk antibiotika/tetanus-profylakse og informasjon om infeksjonsrisiko og snarlig kontroll. Ta røntgen ved mistanke om tannrester fra pasienten selv eller den som bet (dyr/menneske).
- Kuttskader i øyeregionen som affiserer tarsalplaten eller tåreveier/tårepunkter. Kuttskader med substanstap rundt øyet som ved arrtilheling gir drag på øvre eller nedre øyelokk med dårlig resultat funksjonelt (uttørring) og kosmetisk (skjevstilling). Henvis pasienten til øyeavdeling.
- Bruskskade i nese eller øre som ikke lar seg adaptere med hudsutur alene. Hematom eller infeksjon gir brusknekrose. Kompresjon med kontroll etter 24 timer er viktig etter sutur av bruskskade. Antibiotikaprofylakse med dicloxacillin. Henvis pasienten til ØNH - avdeling. Artikkel ørehematom Tidsskrift DNLF
- Kuttskade i leppe gjennomgående til muskulatur med substanstap som vil gi inndragninger og et kosmetisk dårlig resultat. Henvis til plastikkirurgisk avdeling.
Lokalanestesi i ansikt
Ved behov for anestesi i ansikt er nerveblokader et godt alternativ (se kapittel om Anestesi, under overskrift nerveblokade i ansikt). Spesielt nyttig er dette ved sårskader i og rundt leppene, hvor infiltrasjonsanestesi gir hevelser som gjør nøyaktig adaptasjon vanskelig.
Alternativt kan man bli enige med voksne pasienter om å suturere uten anestesi, fremfor å sette infiltrasjonsanestesi. Dette kan spesielt ha en kosmetisk gevinst i overgangen hud-lepperødt, rundt øyebryn og hårfeste. Barn skal derimot alltid ha lokalbedøvelse.
Kuttskader i munnhulen
Ved tannskade ta røntgen for å utelukke tannrester i bløtdeler. Tannrester i leppen kan forårsake infeksjon. Ved perforerende skade hud/slimhinne bør slimhinnen sutureres med ikke resorberbar tråd (4-0). Alle sårskader i munnhulen gir en overfladisk infeksjon. Informasjon om munnhygiende med munnskylling etter måltid er viktig: Klorhexidinholdig munnskyllevann morgen og kveld, vann ellers. Barn som ikke forstår å spytte ut skal ikke ha munnskyllevann, men kan få vann å drikke etter måltidene. Bløt kost er fordelaktig til barn, unngå mat som smuler. Tungeskader i substansen etter bitt trenger normalt ikke sutur. Blødningen kan stanses ved å suge på en isbit. Perifere tungeskader med sprikende sårkanter bør sutureres med få adapterende suturer. Ved sutur i munnhulen må barn og voksne oppfordres (hvis mulig) til ikke å suge på suturene. Substansen er løs og suturene løsner lett.
Intraoral blødning
Oppstår ofte i kjølvannet av tanntrekking eller annen intraoral kirurgi. Særlig aktuelt hos pasienter som bruker blodfortynnende medisiner. Håndteres ved kompresjon. Bruk tupfer uten adrenalin, da adrenalin fører til midlertidig sammentrekning av kapillærer, med økt risiko for reblødning når effekten avtar. Dersom tilgjengelig kan man vete kompressen i cyclocapron. Henvisning til oralkirurg eller maxillofacial kirurg ved manglende blødningskontroll.
Tannskader
Slag direkte mot tann, eller som en del av mer omfattende traume mot hodet. Viktig å avklare mer alvorlige tilstander før fokus rettes mot tannskaden.
Undersøkelse:
- Synlig fraktur eller feilstilling av tann?
- Økt bevegelighet av tann?
- Bløtvevsskade?
- Bittanomali?
Generelt skal tannskader og luksasjoner behandles ved tannlegevakten eller pasientens egen tannlege. Dersom isolert tannskade på kveld eller dagtid kan pasienten henvises til tannlege på dagtid. Eksartikulerte tenner kan i påvente av gjeninnsetting oppbevares i melk eller i pasientens munn. Rask reimplantering bedrer prognosen, men det er generelt dårlig prognose for eksartikulerte tenner. For pasienten sin del vil det være viktig med god dokumentasjon av skaden.
Hematomer i ansikt
Hematomer etter kontusjonsskader (obs. Marevan eller acetylsalisyl) skal ikke tappes primært. Ved samtidig sårskade kan man presse ut koagler før sutur. Forøvrig kompresjonsbandasje ca. en time før hjemsendelse.
Ved kontroll etter 7-10 dager kan det være aktuelt å inscidere eller tappe et velavgrenset hematom hvis størrelsen indikerer en gevinst. Det er alltid en fare for at et velavgrenset hematom forkalkes og blir et problem for pasienten.
Øyeskader
Øyeskader som involverer bulbus oculi undersøkes av historiske grunner på Allmennlegevakten (spaltelampe).
Frakturer i ansiktskjelett
Se metodebok brudd
Diagnose
Typisk pasient: Middelaldrene mann som under squash plutselig merket at noe røk i nedre del av legg, ofte hørbart smell, også for omgivelsene. Mange forteller at de var sikre på at noen sparket dem i leggen!
Ved undersøkelse: Palpabelt søkk i senen (ca. 5 cm proximalt for innfesting mot tuber calcanei) eller overgang sene/muskel. Nedsatt, men ikke fraværende plantarfleksjon (intakt m. tibialis posterior).
Thompsons test: Legg pasienten i mageleie med ankler fritt utenfor nedre kant av benken. Ved kompresjon av tykkleggen skal normalt ankelen plantarflekteres noe, dersom dette ikke skjer kalles testen positiv og indikerer achillesseneruptur. Sammenlikne med friske side! Ofte sees også at ankelen spontant inntar en mer dorsalflektert stilling på skadet side pga. manglende drag fra achilles.
Partiell ruptur
Partiell achillesseneruptur kan forekomme, men oftest representerer en slik mistanke en funksjonell totalruptur som dermed skal behandles på lik linje med kliniske totalrupturer. Ved tvil kan pasienten henvises til MR ev. ultralyd. Diskuteres evt med fotkirurg.
Reruptur
Ved akutt reruptur gipses foten i spissfot, og settes opp til kontroll hos fotortopedene førstkommende tirsdag.
Behandling
To grunnleggende behandlinger; konservativ og kirurgisk. Tradisjonelt har oppfatningen vært at pasienter som behandles konservativt har hatt en høyere risiko for reruptur enn pasienter som opereres (ca 8-10% hos konservativt behandlede mot ca 4-5% hos opererte pasienter). Dessuten gir konservativ behandling en noe lengre akillessene, og kan gi noe lavere kraft for plantarekstensjon i ankelen ved testing. En har derfor tidligere anbefalt operasjon til de fleste pasienter. Imidlertid må en også ta i betraktning at bløtvevskomplikasjoner, især infeksjoner, er høyere blant opererte enn konservativt behandlede pasienter (ca 15-20% mot ca 5-10%). Dessuten har nyere forskning reist spørsmål omkring den reelle rerupturraten, og det foreligger tall som tyder på at konservativt behandlede pasienter, som får lov til å belaste tidlig, kan oppnå like gode resultater mht reruptur som opererte pasienter.
På bakgrunn av dette har Skadelegevakten deltatt i Akillesstudien, en multisenterstudie der en randomiserer pasienter med akillessenerupturer til konservativ eller operativ behandling, med åpen sutur eller miniinvasiv metode. Studien er nå avsluttet og resultatene publisert: Nonoperative or Surgical Treatment of Acute Achilles’ Tendon Rupture
- Pasienter kan tilbys konservativ eller kirurgisk behandling. Foruten selve operasjonen er behandlingsopplegget tilnærmet identisk for de to alternativene.
- En forutsetning for konservativ behandling er at foten gipses i spissfot innen 48 timer etter skaden.
- Initialkonsultasjon: Pasienten gipses i spissfotgips. Skal totalavlaste med krykker. Det igangsettes DVT-profylakse hos alle pasienter; Eliquis 2,5mg tbl morgen og kveld, no. 60stk. Husk resept på smertestillende, selv om det ofte er relativt lite smerter.
- Kontrolltime 2 uker etter skaden eller operasjon: Gipsfjerning, evt suturfjerning hos opererte pasienter. Det tilpasses Walkerortose med 3 kiler. Ortosen skal brukes dag og natt første to uker, men kan tas av midlertidig i forbindelse med fotvask. Full belastning på foten ved bruk av ortosen, ingen belastning uten ortose! Husk henvisning til fysioterapeut. I de nye nasjonale retningslinjene for tromboseprofylakse i ortopedisk kirurgi foreslås forlenget profylakse 30 - 35 dager (kirurgisk eller konservativt behandlet), se Retningslinjer for antitrombotisk behandling og profylakse - 2020.
- Kontrolltime 4 uker etter skaden eller operasjon: Fjerne 1 kile fra ortosen. Ortosen nå tas av om natten, med mindre det foreligger kontrainidikasjon som f.eks søvngjengeri. Pasienten skal om 2 uker fra nå, dvs 6 uker etter skaden redusere til 1 kile i ortosen. Om 3 uker, dvs 7 uker etter skaden reduseres til ortose uten kiler.
- Kontrolltime 8 uker etter skaden eller operasjon: Ortosen avvikles. Pasienten bruker nå én av kilene fra ortosen som oppbygging i skoen i 4 uker, eller til pasienten ikke halter lenger. NB! Det er i de kommende ukene og månedene de fleste rerupturer skjer! Unngå idrett med rask fotavvikling og tøyninger av leggmuskltur første 6 mnd.
Tilknyttede koder
- S86.0 Akillesseneruptur
- TNH33 Gips på ankel/fot
Flått er hyppigst forekommende i kyststrøk i Sør- og Midt-Norge. Forekommer også lenger nord.
Flåttbitt sees mest om sommeren (mai-juni-juli), men den er aktiv fra april til november. Størrelsen varierer fra 1 til >10 mm, avhengig av stadium (larve,nymfe eller voksen)
20-50% av flåtten er vektor for spirochaeten Borrelia burgdorferi. I Sør-Norge regner vi i 2012 med at ca 25% av voksne flått og nymfer har en eller annen Borellia-type i seg. Det foreligger data fra Agderfylkene og Brønnøysund. Tick-Borne Encephalitis (TBE) viruset finnes bare fra Vestfold til og med Vest-Agder, der ca. 0,5 % av nymfene har TBE-viruset i seg.
Klinikk:
Flåtten er lokalisert særlig på underekstremiteter, i lyske, og på rygg, der den borerhodet ned i huden for å suge blod fra verten.
Flåttbitt oppdages vanligvis raskt pga kløe og ubehag på bittstedet.Den kan være vanskelig å oppdage på hårbevokste steder. Blir flåtten sittende en stund, kan den vokse seg stor og bli på størrelse med en liten drue.Dersom flåtten overfører Borrelia til verten, kan denne utvikle Borreliose
(Lymes disease). Risikoen for smitteoverføring ved bitt selv i høyendemiske områder er liten, og ikke alle som blir smittet får symptomer. Borellia overføres ytterst sjelden hvis flåtten har vært festet i < 48 timer. Flere studier har vist at det er svært liten infeksjonsrisiko de første 72 timene (0 - 1%). En annen studie har vist at spirochetene holder seg i tarmen på flåtten de første 36 timene etter at den har festet seg, men at de migrerer til spyttkjertlene etter ca 48 timer. Smitteoverføringen skjer ved frigjøring av spytt i bittet.
Borreliose-symptomer:
Som ved andre spirochaet-sykdommer opptrer borreliose i stadier medremisjoner og eksaserbasjoner.
Det er vanlig å inndele i tidlige og sene manifestasjoner.
TIDLIG SYKDOM
a)Erytema migrans (stadium 1)er selve kardinaltegnet, og regnes som patognomonisk. Oppstår 3 – 30 dager etter flåttbittet og kan vare i flere uker. Begynner oftest med en ekspanderende annulær hudlesjon med rubor på bittstedet. Lesjonen spres gradvis sentrifugalt med rødlig sone ytterst og avbleking sentralt, men kan være både ”pannekake” og ”smultring”. Kan være ledsaget av lette almensymptomer event. lokal lymfeknutesvulst, influensasymptomer, meningismelignende symptomer.
Enkelte pasienter kan i tillegg utvikle sekundære lesjoner av samme type som den på bittstedet.
b) Disseminert sykdom (stadium 2)
Tegn på tidlig, disseminert sykdom kan noen ggr vise seg innen få uker etter smitten. Klinikk: Allmennsymptomer, artralgier og myalgier. Artralgiene kan slå ut som akutte artritter av dager til få ukers varighet. I hud kan spredning vise seg ved multiple erythema migrans-elementer, eller som benignt lymofcytom (særlig hos barn). Vanligste nevrologiske symptomer: meningitt, radikulitt og nevritt (facialisparese). AV-blokk, myo- eller perikarditt er sjeldne manifestasjoner.
KRONISK SYKDOM (stadium 3)
Persisterende eller remitterende i minst 12 måneder.
Kronisk sykdom kan oppstå måneder til flere år etter smitte.
Klinikk: Nevritt, encephalomyelitt
Artritt, særlig store ledd knær etc., men også affeksjon av små ledd og polyartritt kan sees.
Acrodermatitis chronica atrophicans
BEHANDLING AV BORRELIOSE:
Viktig at behandling igangsettes i stadium 1, for å unngå utvikling til 2 og 3.
Mekanisk fjerning av selve flåtten:
- Flåtten trekkes skånsomt men bestemt ut med egen flåttpinsett eller pinsett.
- Rens såret grundig etterpå. Vask hendene hvis kontakt med flåtten
- Flåttens biteredskap sitter ofte igjen i bittstedet, men må ikke fjernes! Det representerer ingen risiko for smittoverføring og vil avstøtes i forløpet.
- Det finnes et utall "kjerringråd" mot flått, f.eks. å smøre den inn med
smør, olje, gin, petroleum o.l., men dette har ingen hensikt.
Fjern flåtten med pinsett og ferdig med det!
- Bittstedet bør observeres i opp til 30 dager mhp EM. Komponenter i flåttspyttet kan gi forbigående erythem som ikke må forveksles med EM.
- Fjerning av flåtten < 2-3 dager forebygger infeksjon
Det er ikke indikasjon for serologisk prøvetaking ved flåttbitt uten symptomer eller ved isolert erythema migrans uten andre symptomer.
Ved feber, nedsatt allmenntilstand eller symptom på disseminert sykdom (nevrologiske symptomer, artritt osv.) skal det konfereres med infeksjonsmedisinsk avdeling.
Profylakse ved flåttbitt er omdiskutert, bruk skjønn. Profylakse er per 2025 anbefalt for voksne, ikke gravide i UpToDate og BMJ Best Practice med 2B-evidens dersom alle kriteriene under er oppfylt:
- Flåtten er identifisert som sikker vanlig flått (også nymfe)
- Flåtten er anslått til å ha sittet i huden ≥36 timer (ut fra anamnese og størrelse)
- Profylakse kan påbegynnes innen 72 timer etter at flåtten er fjernet
- Lokal forekomst av borelliainfisert flått > 20%
- Doxycyclin er ikke kontraindisert (sjekk Felleskatalogen ved behov.)
|
|
Voksne og barn >12 år/> 40 kg |
Barn under 12 år: |
Profylakse, ovenstående kriterier oppfylt |
Doxycyclin tabl 200 mg som engangsdose | |
Erythema migrans |
Fenoksymetylpenicillin tabl 1 g x 4 i 10 – 14 dager Eller: Doxycyclin tabl 100 mg x 2 i 10 dager |
Fenoksymetylpenicillin 20 mg/kg x 4 i 10 – 14 dager |
| For penicillinallergi, gravide, ammende osv, se Antibiotikabruk i primærhelsetjenesten (HDIR) |
||
